心室頻拍について
心室頻拍は、心室で起こっている規則的な速い脈です。
通常の心拍数は、1分間に約60〜100回は駆動していますが、心室頻拍では1分間に100回以上拍動します。
心室頻拍の症状
心室頻拍の症状には、動悸、息切れ、めまい、失神などがあります。症状が軽い方から、重篤な重篤な状態になる方までさまざまです。すでに心臓に病気を持っている方では、重篤になる可能性が上がります。
- 動悸

心臓の拍動が速くなったり、不規則になることで心臓の鼓動を感じることを動悸と言います。脈拍が速いと、症状が強くなる傾向にあります。
動悸が強すぎて、痛みを自覚する方もいます。
- 息切れ・疲れやすさ

心臓のポンプとしての効率が落ちることがあります。体が必要とする血液が期待通りに送り出されず、疲れやすかったり息が上がったりします。
心不全の症状の一部である可能性があります。心不全になると、体のむくみや体重増加、強い倦怠感や安静時の息切れを自覚するようになります。
- めまい

非常に脈拍が速くなったり、逆に急に遅くなったりすることで十分な血液が送り出されなくなると、脳に十分な酸素が供給できずに目の前がくらくなったり、ふらっと感じたりします。
場合によっては、失神(一時的に意識がなくなって倒れる)することもあります。
- 失神・心肺停止

脈拍がさらに早くなると、血圧が高度に低下し意識消失します。心肺停止(心臓突然死)に至る場合もあります。
心室頻拍の心電図
心室頻拍の診断は心電図で行います。心室頻拍中の波形が一定している単形性心室頻拍と波形が崩れる多形性心室頻拍があります。
単形性心室頻拍
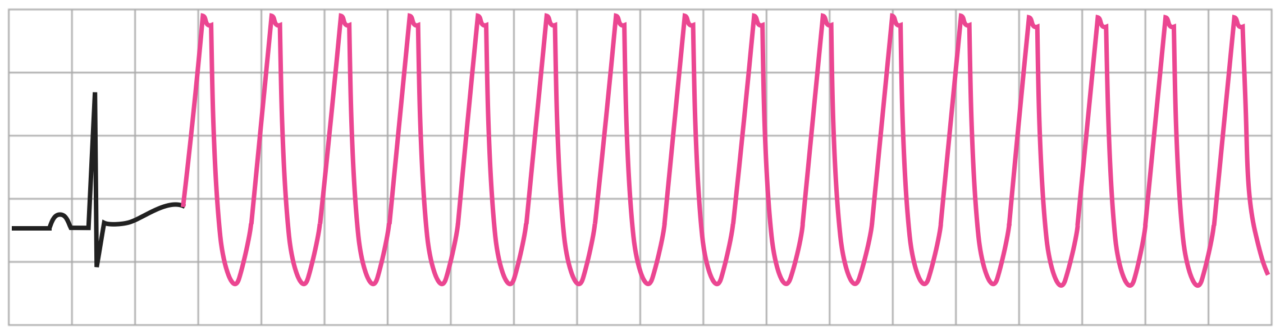
幅の広いQRS波形が規則的に連続してみられます。
多形性心室頻拍
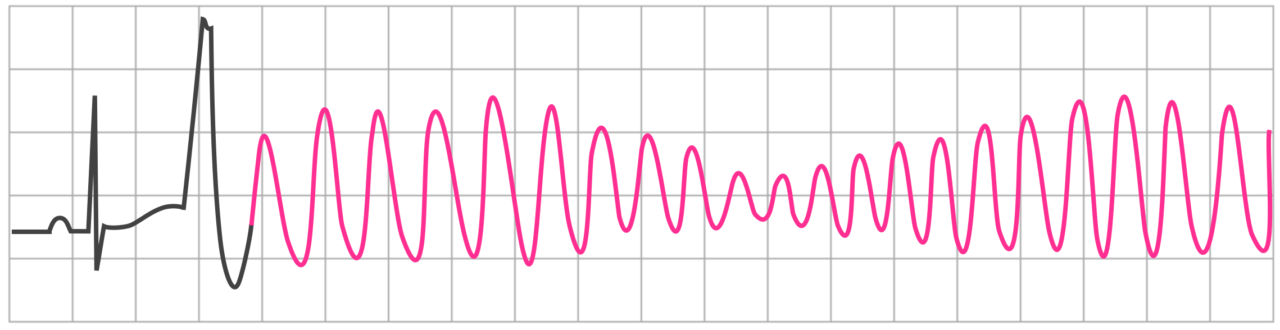
心室頻拍中の波形が単一ではなく変化していく心室頻拍です。
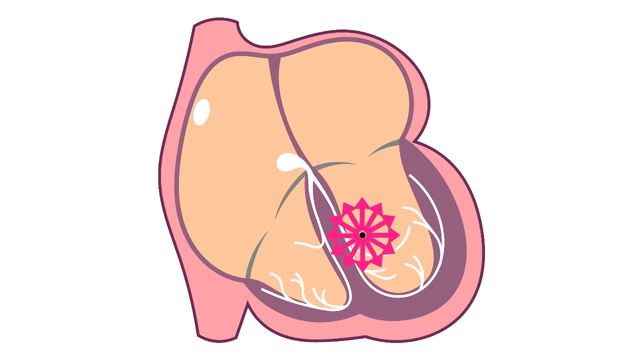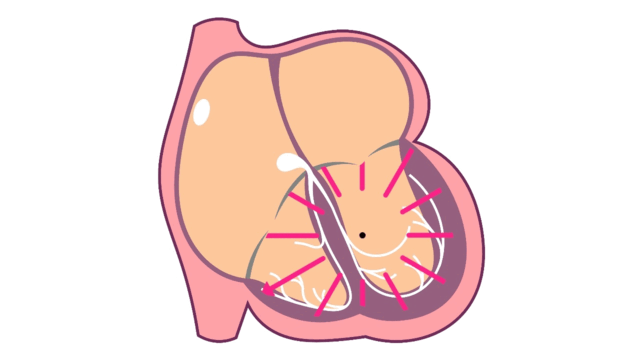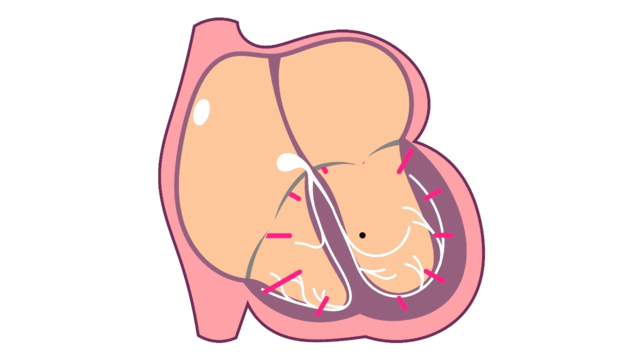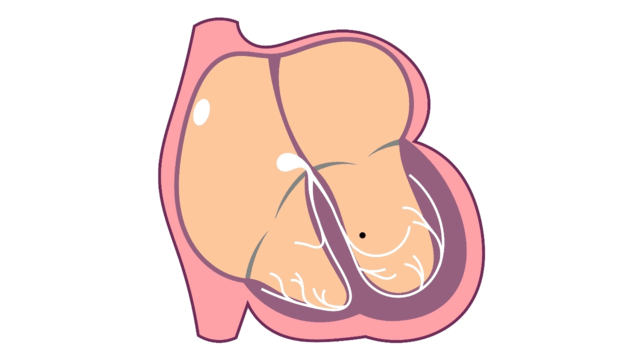
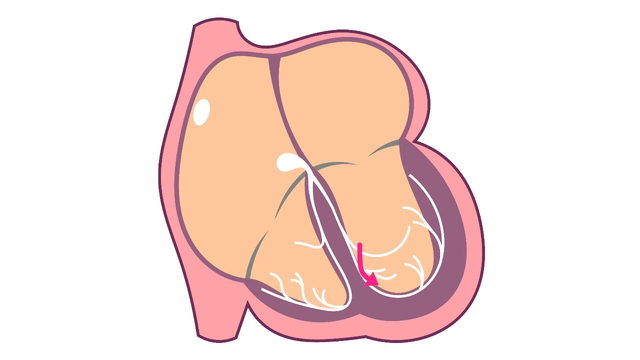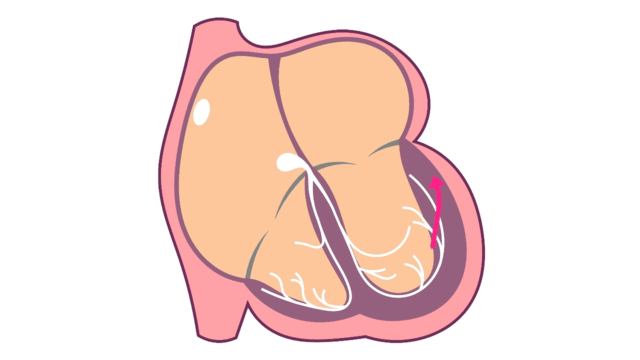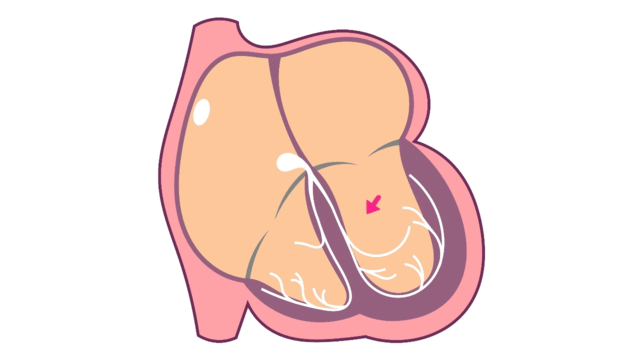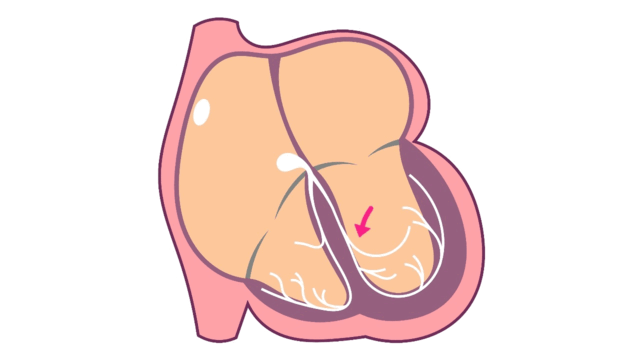
心室頻拍中の心臓内電気信号
心室頻拍は、局所タイプまたはリエントリータイプの不整脈が心室内で発生しています。
- 局所タイプの心室頻拍

局所タイプが心室で連発
心室のどこかから電気信号が連続的に発生された状態です。
- リエントリータイプの心室頻拍

リエントリータイプが心室で発生
心室の中で電気信号が旋回する回路があり、その回路を電気信号が旋回し続けている状態です。
心室頻拍の原因は?
特発性と二次性
心室頻拍の原因は、心臓の病気をすでに持っているかどうかで分けられます。心臓の病気がないにも関わらず心室頻拍が出現する場合、特発性心室頻拍と呼びます。すでに心臓疾患があり、心室頻拍が出た場合は二次性心室頻拍と呼びます。
- 特発性心室頻拍
心臓の疾患を伴わない心室頻拍
- 二次性心室頻拍
何らかの心臓疾患に合併した心室頻拍
- 心筋梗塞
- 拡張型心筋症
- 肥大型心筋症
- 不整脈原性右室心筋症
- 心筋炎後
- 先天性心疾患 など
原因を検索する
心室頻拍の原因を検索する際には、心室頻拍が起きやすい器質を持っているか、不整脈が起きやすい状態になっているかについて評価します。
心室頻拍が起きやすい器質を持っているか
特発性なのか二次性なのか、心臓の詳しい検査を行って評価していきます。
- 心臓エコー検査:心臓の働きや構造的変化がないかを確認します
- 冠動脈造影、冠動脈CT:心室頻拍の発生に心筋虚血が関与している場合があるため、狭心症や心筋梗塞の有無について精査します
- 心臓MRI検査:心筋の状態を確認します。心筋症や心筋梗塞により障害を受けている場所やその範囲を確認します
- 心臓核医学検査:心筋の状態を確認したり、特定の心臓病を有していないかを検査
- 心筋生検:カテーテルなどで心臓の一部を採取し、顕微鏡で心筋の状態を精査します
不整脈が起きやすい状態になっているか
さらに、心室頻拍の起きやすさは外的要素により影響を受けます。不整脈が起きやすい状況になっていないかも評価していきます。
- 心不全の発生・増悪
- 精神的、身体的ストレスや疲労
- 薬の副作用
- 血中電解質異常(血液中のナトリウム、カリウム、マグネシウムやカルシウムなど)
- 飲酒
- 睡眠時無呼吸症候群
多形性心室頻拍の原因は?
多形性心室頻拍は、単形性心室頻拍とやや違った背景で発生することがあります。
心室の電気的な異常により発生します。特徴的には心電図のQT延長と呼ばれる変化があります。先天的にQTが延長する場合(先天性QT延長症候群)と何らかの原因で後天的に延長する場合があります。

心電図のQT延長が特徴的です。
多形性心室頻拍の原因になりうる状態には、以下のようなものがあります。
- 徐脈
- 低カリウム血症(電解質異常)
- 薬剤性
- 心筋虚血 など(急性心筋虚血では、QTが延長することなく多形性心室頻拍が起こることがあります。)
原因を特定し、治療することで改善を目指します。
心室頻拍の治療は?
心室頻拍の治療は、急性期の治療と慢性期の治療に分けて考えます。
急性期の治療
心肺停止(意識がなく、呼吸、心拍が停止している状態)状態かどうかで、急性期の治療は変わります。
意識がない時の治療
- 心肺蘇生(特に胸骨圧迫)を開始し、電気ショックを行います。
- 病院以外で発生した場合は、胸骨圧迫しながら救急要請し、近くにAEDがあれば使用します。
- 院外であれば、救急病院へ搬送します。
- 心室細動になった原因を検索し、対応可能なものに対して介入します。
- 心肺蘇生(CPR;Cardiopulmonary Resuscitation)

心臓を外から押すことで、血液を全身に(特に脳に)送る手助けをします。
胸の真ん中がしっかり沈むくらい体重をかけます。
1分間に100〜120回のリズムで押し下げます。押し下げた後は、しっかり胸が上がるまで緩めます。
AEDが利用可能になるか、救急隊が到着するまでCPRを継続してください。
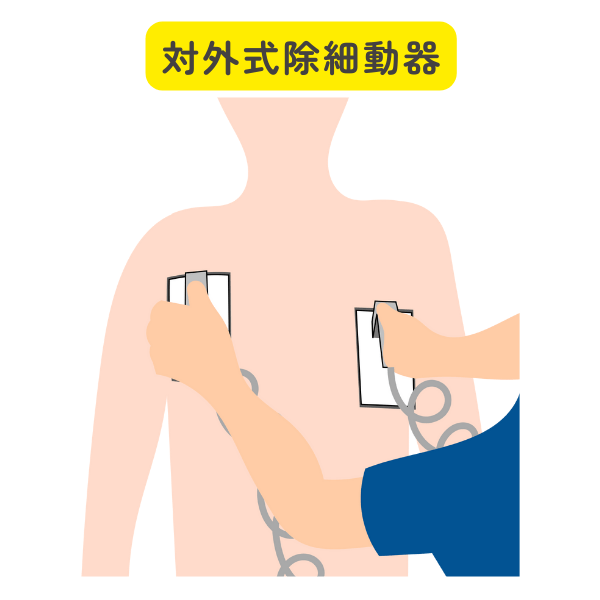
- 電気的除細動・AED

病院外の心肺停止であればAEDを使用して、体外から強い電気刺激を加えます。
AEDが利用可能になったらすぐに装着し、指示に従います。
AEDは心室細動を認識し必要と判断した場合にのみ、ショックを施すボタンを押すように指示がでます。
AEDで電気ショックを施したら、心肺蘇生を再開します。
体動があったり、声が出るようなら心肺蘇生を一旦中止します。
意識や血圧が比較的安定している場合
- 意識がある場合は、薬物療法を試します。ただし、血圧や意識が不安定になったら直ちに電気ショックを行います。
- 心室頻拍を止めても繰り返し頻繁に再発する状態(Electrical Storm)になると、強い薬物療法や鎮静、または緊急でアブレーション治療が必要となることもあります。
急性期の治療中に並行して行うこと
- 原因の検索を急ぐ:急性心筋梗塞を疑う場合、緊急の冠動脈造影を行い必要に応じて経皮的冠動脈形成術を行います。電解質異常があれば、補正します。
- 脳を保護する:低酸素脳症の発生を疑う場合、低体温療法にて脳を保護することもあります。
- 薬物療法:急性期に心室頻拍が再発しないよう薬物療法を行います。点滴で投与します。
慢性期の治療
心室頻拍の急性期のコントロールがついたら、心室頻拍が再発しないようにする治療と、再発した時のための治療を検討します。
心室頻拍が再発しないようにする治療
再発しないようにするための治療として、薬剤による治療とアブレーション治療があります。
- 抗不整脈薬

不整脈が起きにくくする薬です。副作用にも注意が必要です。
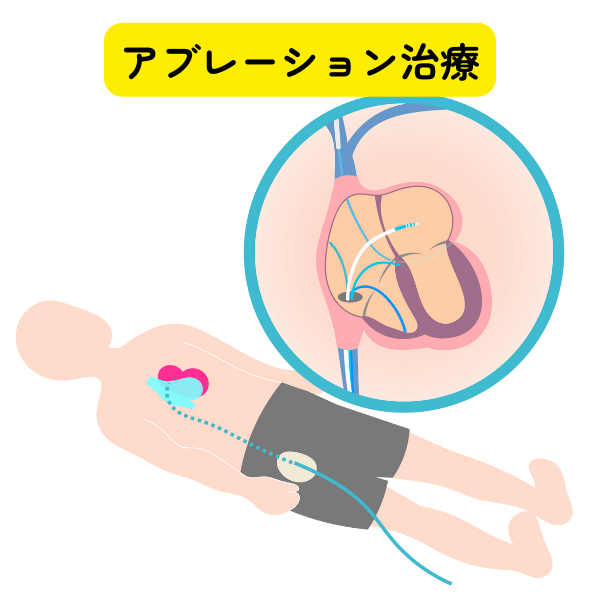
- アブレーション治療

アブレーション治療が有効とされるタイプの心室頻拍では、アブレーション治療を行います。
元々心臓に病気がある場合、アブレーション治療には高度な技術が要求されます。再発率も低くはありません。
心室頻拍が再発した時のための治療
心肺停止や重篤な血圧低下に至るような心室頻拍であった場合、再発すると命の問題になることもあります。そのリスクを考慮し、すぐに電気ショック治療を施してくれる医療機器を検討します。
- 植込み型除細動器(ICD)
心室頻拍を繰り返すリスクがある場合は、植込み型除細動器植込み術が選択されます。

ICD 体内に植込むタイプの除細動器です。
自動で不整脈を検知し、自動で治療を行います。体内に植込む手術が必要です。
命に関わりそうな重篤な心室性不整脈を起こしたことがある方、または起こる可能性が高いと判断された方が適応になります。
- 着衣型除細動器
除外できる原因のせいで心室頻拍になった場合、しばらく様子を見るために着衣型除細動器を使用することがあります。

WCD 着るタイプの除細動器です。
患者さんの心電図を監視し、重篤な不整脈を検出した場合に電気ショックを行います。着用型であり、手術は不要です。
使用期間は3ヶ月間と限定されています。その間に、心臓の治療を行います。心臓の機能や不整脈の改善がなければ、ICDを植え込みます。ICD適応評価までの治療です。
ライフスタイルの見直しを
不整脈はライフスタイルの乱れなどで発生しやすくなります。ライフスタイルを見直すことで、再発を予防します。
- バランス良い食事
飽和脂肪酸やトランス脂肪酸が少なく、果物、野菜、全粒穀物が豊富な食事を心がけましょう。発酵食品も良いかもしれません。
- 適度な運動と健康的な体重を維持
息が上らない程度の持続的な運動(有酸素運動)を可能であれば、30分間行うことを目標にしましょう。
肥満は多くの心臓病や生活習慣病のリスクを高めます。
- 血圧やコレステロールのコントロール
高血圧や高コレステロール値は、心臓病のリスクを上げます。心臓の負担を取るためにもライフスタイルの見直しに努めましょう。
- ストレスのコントロール
精神的および身体的ストレスは、不整脈を増やし心臓に悪い影響を与えます。不必要なストレスを避けるように心がけましょう。
瞑想やヨガなども効果があるでしょう。
- アルコールを制限
アルコールと不整脈は強く関係しています。不整脈を持っている方は、アルコールはできるだけ摂取しないほうが良いとされています。
- 禁煙
喫煙習慣も心臓への負担を増やし、不整脈に影響します。禁煙を強く勧めます。
近くの禁煙外来をしているクリニックに相談してもよいでしょう。
- 睡眠時無呼吸症候群の評価を
睡眠時無呼吸症候群は不整脈の原因となります。さらに不整脈以外にも、多くの病気の原因になります。
いびきや睡眠中の無呼吸が指摘されたことがあれば、一度は必ず検査を受けましょう。重症度に応じてCPAP治療などを行います。きちんと治療をしないと予後が悪いこともわかっています。